hajautettu intravaskulaarinen koagulopatia on hyytymishäiriö ja hengenvaarallinen tila, joka liittyy taipumukseen vuotaa vuotoa. Taudin laukaisevat tekijät ovat erilaisia ja vaihtelevat traumasta karsinoomaan. Ennuste ja hoito riippuvat taustalla olevasta taudista.
Mikä on verisuonten sisäinen koagulopatia?

© Евгений Вершинин - stock.adobe.com
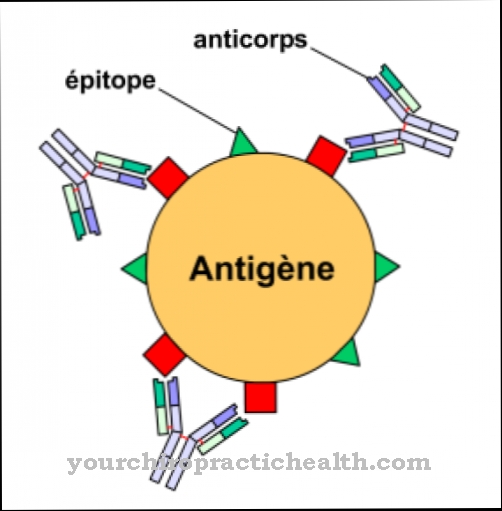
Sisäinen järjestelmä koostuu verihiutaleista, verisuonen endoteelistä, ulkoisesta verisuonikudoksesta ja hyytymistekijöistä. Järjestelmä aktivoituu vammojen sattuessa ja aloittaa veren hyytymisen. Tämä luo ns. Hyytymiskaskadin, joka johtaa fibriinitulppaan ja sulkee haavan. Koagulopatiat ovat sisäisen järjestelmän häiriöitä.
Ne jaetaan miinus koagulopatioihin, joilla on lisääntynyt verenvuoto taipumus, ja plus koagulopatioihin, joilla on taipumus veritulpan muodostumiseen. Koagulopatia levitetään myös verisuonten sisäisenä koagulopatiana. Tämä on potentiaalisesti hengenvaarallinen tila, jolla on taipumus vuotaa. Tässä taudissa verisuonten liiallinen verihyytyminen tapahtuu verisuonijärjestelmässä, joka käyttää tärkeitä hyytymistekijöitä.
Veren hyytymistä vammojen sattuessa näitä hyytymistekijöitä ei enää ole saatavilla tai ne ovat vain riittämättömästi verisuoniston kulutuksen takia. Tämä koagulopatian muoto on hankittu tila, joka kuuluu vaskulopatioiden ryhmään. Nämä eivät ole tulehduksellisia verisuonisairauksia, joilla on verisuonten tukkeutuminen.
Lääketieteelliset termit ovat synonyymi termiselle hajautettu intravaskulaarinen koagulopatia Kulutuskoagulopatia ja Defibrinaatio-oireyhtymä käytetty. Tauti koostuu kolmesta vaiheesta: hyytymisjärjestelmän patologinen aktivoituminen, hyytymispotentiaalin havaittavissa oleva alijäämä ja defibrinaatiovaihe.
syyt
Kulutuskoagulopatia ilmenee yleensä osana vakavaa perussairautta. Erotetaan kolme käynnistysmekanismien ryhmää: Protrombiiniaktivaattoreiden nopean tunkeutumisen lisäksi syy voi olla massiivisesti aktiivinen plasman veren hyytyminen endogeenisen reitin kautta tai välittäjän välittämä hyytymisaktivaatio. Tämä tekee esimerkiksi trauman, hypovolemian ja gram-negatiivisen sepsiksen aiheuttamasta shokista hajautetun intravaskulaarisen koagulopatian syitä.
Käärmeen myrkky tai komplikaatiot synnytyksen aikana voivat myös olla syy. Tärkeimpiä syitä syntymän komplikaatioiden alueelle ovat istukan ennenaikainen irtoaminen ja amnioottinen nesteembolia. Eturauhasen, haiman tai keuhkojen kirurgiset toimenpiteet, joihin liittyy lisääntynyt protrombiiniaktivaattoreiden vapautuminen, voivat myös olla syynä kulutuskoagulopatiaan.
Kulutuskoagulopatioita voi esiintyä myös Waterhouse-Friderichsen-oireyhtymän yhteydessä. Syynä tähän on gram-negatiivinen endotoksiinialtistus, joka liittyy sairauteen. Lisäksi infektiot ovat mahdollinen laukaisin dissemuloidulle suonensisäiselle koagulopatialle. Verensiirtotapahtumissa voi tapahtua myös massiivista hemolyysiä, mikä voi yhtä helposti johtaa kulutuskoagulopatiaan.
Pahanlaatuisia syöpäsairauksia voidaan käyttää myös puitteina hyytymishäiriöille. Ilmiö havaittiin erityisen usein pahanlaatuisuuden nopean hajoamisen jälkeen. Sydän-keuhkoa käyttävien koneiden aikana kehon ulkopuolinen piiri voi myös aiheuttaa verisuonten sisäisen koagulopatian.
Oireet, vaivat ja oireet
Patologisen aktivoinnin ensimmäisessä vaiheessa poikkeavuutta terveestä normista ei voida nähdä potilailla, joilla on kulutuskoagulopatia. Patologinen prosessi on kuitenkin jo käynnissä. TFPI ja antitrombiini käytetään vaskulaarisessa järjestelmässä. Koagulaatiokaskadin eri komponenttien hyytymistä edistävä vaikutus aloittaa levitetyn verisuonen koagulopatian. Kehossa on patologisesti korkea lähettiaineiden taso.
Histamiinin ja serotoniinin lisäksi lisäys voi vaikuttaa esimerkiksi adrenaliiniin. Pienet verihyytymät muodostuvat verisuonissa, valtimoissa ja laskimoissa. Keuhkojen, munuaisten ja sydämen verisuonet tukkeutuvat. Maksan toiminta voi myös heikentyä. Taudin toisessa vaiheessa verihiutaleet, hyytymistekijät ja estäjät vähenevät voimakkaasti, koska niitä kulutetaan suonensisäisesti. Seurauksena tapahtuu fibrinolyysi.
Fibriinin hajoamistuotteen arvoja nostetaan ja fibriinin arvo laskee. Verisuonten epäsuuntaisen hyytymisen vuoksi veren hyytymiseen tarvittavat veren komponentit kulutetaan. Puuteoireita esiintyy pääasiassa verihiutaleiden, fibrinogeenien ja hyytymistekijöiden suhteen. Organismi ei voi enää sulkea vaurioituneita verisuonia itse, ja tapahtuu verenvuototaidon diateesi. Tätä seuraa defibrillointivaihe.
Trombosyyttien ja hyytymistekijöiden lisäksi antitrombiini on nyt myös vähentynyt. Puutteen oireet ilmenevät kliinisesti sokin muodossa, johon liittyy trommista tai verenvuotoalttiudesta johtuva monien elinten vajaatoiminta. Spontaania verenvuotoa ilman vammoja voidaan havaita iholla ja useissa elimissä.
Diagnoosi ja kurssi
Kulutuskoagulopatian diagnoosi tehdään laboratorioparametrien, kuten D-dimerin, verihiutaleiden määrän ja nopea-arvon perusteella. Trombosytopenian lisäksi esiintyy PTT-ajan pidentymistä, Quick-arvon laskua ja antitrombiini III: n laskua. Lisäksi voidaan havaita fibrinogeenin kulutus, joka liittyy muiden hyytymistekijöiden proteolyyttiseen aktivaatioon tai hajoamiseen.
Ennuste riippuu ratkaisevasti syystä, terapeuttisista vaihtoehdoista ja komplikaatioista. Liittyviin oireisiin, kuten munuaisten vajaatoimintaan, ennuste on melko heikko.
komplikaatiot
Sairaus on yleensä potilaan suhteellisen vaarallinen tila, jota on joka tapauksessa hoidettava. Ilman yhtä, pahimmassa tapauksessa kuolema voi tapahtua. Veritulppa muodostuu, mikä voi tukkia verisuonia sairauden edetessä. Siten sydämeen ja munuaisiin on vähemmän verenvirtausta.
Useimmissa tapauksissa elin ei voi enää sulkea vaurioituneita verisuonia itse, mikä voi johtaa hengenvaaralliseen tilaan. Yksittäiset elimet voivat epäonnistua ja potilas kuolee. Taudin diagnoosi on suhteellisen yksinkertainen ja selkeä, joten hoito voidaan aloittaa nopeasti.
Yleensä hoito tehdään lääkityksen ja verensiirron avulla. Tämä johtaa positiiviseen taudin kulkuun. Potilaalle on kuitenkin tarpeen suhteellisen pitkä oleskelu sairaalassa, jolloin elämänlaatu heikkenee huomattavasti. Jopa paranemisen jälkeen sairastuneen on otettava se helposti, eikä hän saa harjoittaa raskasta fyysistä toimintaa tai urheilua. Menestyksekkällä hoidolla elinajanodote ei yleensä ole rajoitettu.
Milloin sinun pitäisi käydä lääkärillä?
Jos oireita verenvuodosta ilmenee sokin jälkeen, laajoja palovammoja, traumaa tai vaikeaa sepsistä, kulutuskoagulopatiaa voi esiintyä. Tämä tila, joka tunnetaan myös nimellä hajautettu intravaskulaarinen koagulopatia, esiintyy myös komplikaatioilla syntymän yhteydessä, preeklampsiassa, eklampsiassa ja nesteemniobioosissa.
Samoin sydän-, keuhko- ja sisäelinten verenmyrkytysten ja kirurgisten toimenpiteiden komplikaatioiden kanssa. Useimmissa tapauksissa hoitava lääkäri määrittää kulutuskoagulopatian itse ja aloittaa tarvittavat lääketieteelliset toimenpiteet.
Kroonisessa muodossa sairastuneet voivat joskus itsenäisesti määrittää verisuonten sisäisen koagulopatian oireiden perusteella. Potilaiden, joilla on maksakirroosi, sydämen vajaatoiminta, metastaattinen karsinooma tai hemoblastoosi, on käännyttävä lääkärin puoleen, jos verenvuoto lisääntyy tai vuotoanemian merkkejä ilmenee.
Koska hajautettu intravaskulaarinen koagulopatia on melkein aina hengenvaarallista, kiireellinen lääkäri on joka tapauksessa kutsuttava. Jo hoidettavien potilaiden tulee ilmoittaa hoitotyöntekijöilleen tai lääkärilleen epäilevänsä sitä. Hän suorittaa tutkimuksen ja aloittaa tarvittaessa hoidon suoraan.
Lääkärit ja terapeutit omalla alueellasi
Hoito ja hoito
Ilmeinen, mutta varhainen kulutuskoagulopatia liittyy maksan, munuaisten ja keuhkojen palautuviin toiminnallisiin häiriöihin. Yksi tärkeimmistä hoitomuodoista tässä vaiheessa on heparinisaatio. Jos verihiutaleiden määrä laskee uhkaavasti, tromboosia ja taipumusta vuotaa on pidettävä hoidon komplikaatioina. Tässä tapauksessa heparinointia tulisi käyttää vain maltillisesti.
Vakavan kulutuskoagulopatian myöhemmissä vaiheissa elimissä, kuten keuhkoissa tai munuaisissa, esiintyy sokkireaktioita. Hemoglobiinipitoisuus laskee. Fragmentosyytit muodostuvat, kunnes fibrinogeenistä on melkein ehdoton puute. Heparinisaatio on tässä vaiheessa kohtalaista. Antitrombiini III -konsentraatti annetaan verenvuodon yhteydessä. Jos Pika-arvot ovat alle 30 prosenttia, PPSB annetaan.
Fibrinogeenikonsentraattien antaminen on myös mahdollista pitoisuuksina, jotka ovat 0,1 g / l. Anemia hoidetaan verensiirtolla tässä vaiheessa. Tuore jäädytetty plasma- ja tekijäkonsentraatti on lopullinen ja suhteellisen kiistanalainen hoitomuoto. Yksi uusimmista terapeuttisista lähestymistavoista on rekombinanttisesti aktivoidun proteiini C: n, joka on aktiivinen hyytymisen estäjä, antaminen.
Ensimmäiset valmisteet tältä alueelta oli poistettava markkinoilta verenvuoto komplikaatioiden vuoksi. Tulevaisuus tuottaa mahdollisesti sovellettavia valmisteluja tällä alalla. Joissakin maissa antifibrinolyyttisiä lääkkeitä annetaan kulutuskoagulopatian vuoksi. Tätä vaihetta pidetään Saksassa kiistanalaisena.
Näkymät ja ennuste
Hajautettu intravaskulaarinen koagulopatia on hengenvaarallinen tila, joka voidaan hankkia osana erilaisia taustalla olevia sairauksia. Tämän häiriön ennuste riippuu syystä. Kuolemaan johtavat reaktiot johtuvat sekä lisääntyneestä trommien muodostumisesta että lisääntyneestä verenvuoto-vaikutuksesta taudin myöhemmissä vaiheissa.
Ensimmäisessä vaiheessa muodostuu mikrotrombioita, jotka joko pysyvät oireettomina tai johtavat vaurioihin eri elimissä, joita toimittavat valtimoolit, laskimoiden tai verisuonien kautta. Näitä ovat sydän, munuaiset, keuhkot, maksa tai lisämunuaiset. Tätä vaihetta voidaan edelleen hallita hepariinikäsittelyllä, koska se vähentää veren hyytymistä, mutta verihiutaleita on edelleen riittävästi.
Jos toisessa vaiheessa verihiutaleiden lukumäärä vähenee huomattavasti niiden suuren kulutuksen takia, on suurempi taipumus vuotaa. Hepariinin käyttö on tässä vasta-aiheista, koska se lisää vain verenvuoto taipumusta. Tässä ennuste perustuu pääasiassa perussairauksien hoitomenetelmiin.
Levitetyn suonensisäisen koagulopatian kolmannelle vaiheelle on ominaista kokonaiskuva sokista. Embolian aiheuttamien useiden elinten vajaatoimintojen lisäksi verenvuoto lisääntyy. Spontaania verenvuotoa esiintyy eri elimissä. Tässä vaiheessa potilaan eloonjääminen riippuu taustalla olevien sairauksien ja komplikaatioiden hoidollisesta hallinnasta.
ennaltaehkäisy
Hajautettu intravaskulaarinen koagulopatia ja sen komplikaatiot voidaan estää lääkärien avulla seuraamalla päivittäin hyytymisarvoja riskipotilailla. Potilaille, joilla on riskitekijöitä, annetaan ehkäisevänä toimenpiteenä hepariinia.
Jälkihoito
Useimmissa tapauksissa kärsimällä henkilöllä ei ole suoria toimenpiteitä tai vaihtoehtoja jatkohoitoon. Potilas, jonka sairaudet kärsivät, on ensinnäkin riippuvainen tämän taudin kattavasta diagnoosista ja hoidosta, koska muuten seurauksena voi olla kuolema tai muut vakavat komplikaatiot. Siksi varhainen diagnoosi varhaisella hoidolla on etusijalla tämän taudin kanssa, koska itsestään parantuminen ei voi tapahtua.
Jatkokurssi riippuu suuresti taustalla olevasta taudista, joka on tietysti hoidettava ja vältettävä. Itse hoito tapahtuu lääkityksen ja verensiirron avulla. Sairas henkilö on riippuvainen säännöllisistä verensiirtoista oireiden lievittämiseksi.
Kun otat lääkitystä, on huomattava, että sitä tulee ottaa säännöllisesti ja että oikea annos on otettava huomioon. Jos sinulla on kysyttävää tai olet epäselvä, kysy ensin ensin lääkäriltä. Ystävien ja perheen tuki ja rakastava hoito ovat myös erittäin tärkeitä tämän sairauden kohdalla, jotta hoito nopeutuisi. Monissa tapauksissa tämä sairaus vähentää merkittävästi potilaan elinajanodotetta.
Voit tehdä sen itse
Hajautettua suonensisäistä koagulopatiaa esiintyy ihmisillä, jotka yleensä saavat jo lääketieteellistä hoitoa vakavan sairauden vuoksi. Organismi on jo heikentynyt ja lääketieteellistä hoitoa tapahtuu.
Omien avustusmahdollisuuksien tarkoituksena on olosuhteiden vuoksi parantaa tilanteen hyvinvointia, koska itsensä paraneminen on epätodennäköistä. Noudata lääkäreiden tai hoitotyöntekijöiden ohjeita. Hoitosuunnitelman muuttamista omalla vastuulla ei suositella, koska voi ilmetä komplikaatioita.
Periaatteessa positiivinen asenne elämään auttaa sairastuneita selviytymään paremmin taudin aiheuttamista haitoista. Elämänriemua tulisi myös vahvistaa mahdollisuuksien puitteissa tänä aikana. Keskustelut luottamiesi ihmisten kanssa tai vaihto muiden sairaiden kanssa voivat auttaa puhumaan tunne stressistä ja vähentämään pelkoja. Jos tarvitaan ammatillista apua, on etsittävä psykologia.
Ruokavalion tulee olla tasapainoinen ja terveellinen, jotta kehon immuunijärjestelmä saa riittävästi ravinteita ja vitamiineja. Ruoan saannilla on ratkaiseva tehtävä elinten toimittamisessa ja organismin vakauttamisessa. Siksi terveellisten ruokien kulutus on erittäin tärkeää, jopa sellaisten valitusten kanssa kuin ruokahaluttomuus.







.jpg)