Weberin oireyhtymä on aivokannan oireyhtymän muoto. Usein se johtuu iskeemisestä aivohalvauksesta tromboembolian seurauksena. Tyypillisiä seurauksia ovat yksipuolinen halvaus, heikentynyt silmien motorinen osaaminen ja muut neurologiset vauriot.
Mikä on Weberin oireyhtymä?
Weberin oireyhtymä kuuluu aivorungon oireyhtymiin, jotka kaikki palaavat samaan nimeen kuuluvien aivojen vaurioihin. Lääkäri David Weber kuvasi ensin kliinisen kuvan, jota myös kutsutaan Keskiaivo-oireyhtymä tunnetaan. Keskiaivojen justion nigran vaurioituminen ja tiettyjen hermosolujen keskeyttäminen ovat ominaisia Weberin oireyhtymälle.
Vaikutus kohdistuu pääasiassa siltaan ja aivokuoreen kytkettyyn korticopontinus-alueeseen, silmien liikkeitä ohjaavaan okulomotoriseen hermoon ja pyramidaaliseen alueeseen, joka välittää motorisia signaaleja vartaloon. Jussii nigra on ydinalue aivo-keskivälissä, jolla on lukuisia yhteyksiä muihin aivoalueisiin.
Näitä ovat esimerkiksi striatum, thalamus, globus pallidus, subthalamicus-ydin ja aivokuori. Essuci nigralla on myös tärkeä rooli sen toiminnassa ekstrapyramidaalisessa moottorijärjestelmässä. Tämä järjestelmä ohjaa liikkeitä kuten pyramidirata.
syyt
Weberin oireyhtymällä voi olla useita syitä. Suurimmassa osassa tapauksista kliininen kuva syntyy iskeemisen aivohalvauksen seurauksena, jossa yksi tai useampi aivoihin johtava verisuoni tukkeutuu. Seurauksena sinetin takana olevat solut saavat vähän tai ei lainkaan happea ja ravintoaineita, mikä lopulta aiheuttaa niiden kuoleman.
Koska aivot pystyvät uudistamaan hermosoluja vain hyvin rajoitetusti, se ei voi korvata kuolleita soluja: aivot ovat vaurioituneet peruuttamattomasti. Eri verisuonten tukkeutuminen voi edistää Weberin oireyhtymän kehittymistä. Nikamavaltimoissa veri virtaa paitsi aivoihin, myös myös dura materiin ja selkäytimeen.
Basilar-valtimo on yksi sen haaroista, joka jakautuu myös eri haaroihin. Yksi näistä, aivovaltimon takaosa, voi myös aiheuttaa Weberin oireyhtymän, jos se tukkeutuu. Riippumatta verisuonista, johon ne vaikuttavat, tukkeutumisen aiheuttaa usein verihyytymä.
Verisuonten talletukset voivat muodostaa trombeja, jotka lisäksi repiä itsensä pois ja juuttua supistuksiin tai ohenemisiin verisuoniin. Tällaiset emboliat voivat myös perustua rasvapisaroihin, jotka tukkivat verisuonia.
Oireet, vaivat ja oireet
Aivovaurion (ipsilateraalinen) puolella Weberin oireyhtymä johtaa tyypillisesti okulomotoriseen pareesiin: oculomotor hermo keskeytyy eikä voi siksi enää välittää hermosignaaleja hengitettyihin silmälihasiin. Täydellisessä okulomotorisessa halvauksessa ipsilateraalinen silmä roikkuu alaspäin ja katse suuntautuu ulospäin.
Näköhäiriöitä ovat oppilaiden pakko dilataatio (mydriasis), silmäluomen kaatuminen (ptoosi), heikentynyt pupillivaste ja majoitushäiriöt. Osittaisen okulomotorisen halvauksen alamuotoja on kaksi: sisäinen ja ulkoinen halvaus.
Entinen ilmenee mydriaasissa ja sopeutumishäiriöissä, kun taas ulkoisessa halvauksessa kärsivä silmä käännetään alaspäin ja ulospäin. Yksi puolinen halvaus (hemiparees) aivovaurion vastakkaisella puolella (kontralateraalinen) on yksi Weberin oireyhtymän luonteenomaisista oireista.
Halvaus voi tapahtua eri muodoissa sen mukaan, kuinka vakavasti aivot ovat vaurioituneet. Se ilmenee usein spastisena halvauksena, ja siihen liittyy dystaksiaa. Muut oireet riippuvat keskiaivojen hermoista.
Diagnoosi ja sairauden kulku
Osana diagnoosia lääkärit käyttävät kuvantamismenetelmiä, esimerkiksi tietokonetomografiaa (CT) tai magneettikuvaus tomografiaa (MRT). Molemmat antavat vaurioituneen kudoksen sijainnin tarkasti ja vaurion suuruuden arvioida. Monissa tapauksissa aiemmin tehdyt neurologiset testit voivat jo antaa alustavia tietoja taudin luonteesta. Lisäksi hoitava lääkäri selvittää syystä riippuen, onko muissa elimissä vaikutuksia vai uhanalaisia.
komplikaatiot
Sturge Weberin oireyhtymä edistää epämuodostumia kasvoalueella. Vaikuttajilla on vakavia esteettisiä esteitä, mikä johtaa psykologisiin valituksiin. Ala-arvoisuuskompleksit ovat yleisiä potilailla ja itsetunto laskee nopeasti. Kärsimysaste on erityisen korkea nuorena, koska monet potilaat ovat kiusaamisen uhreja.
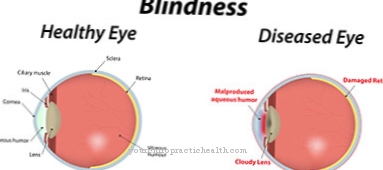
Lisäksi oireyhtymään liittyy rajoitettu herkkyys: tunnottomuus, määrittelemätön kipu ja pistely ja palavat tuntemukset, joita ei voida paikallistaa, pahentavat kärsimystä. Tätä vaikeuttaa vielä kehon eri osien halvaus. Kaihi muodostuu usein Sturge-Weber-oireyhtymän yhteydessä ja silmän linssi on merkittävästi pilvinen.
Suuri valoherkkyys on myös merkki siitä, että henkilöllä on kaihi. Usein esiintyy glaukoomaa, joka nostaa silmänpainetta siihen pisteeseen, että potilas voi mennä sokeaksi. Henkiset vammaisuudet ja kehitysviiveet eivät myöskään ole harvinaisia, vaikkakin ei ole juurikaan eroa siinä, hoidetaanko Sturge-Weberin oireyhtymää vai ei. On myös emotionaalisia käyttäytymishäiriöitä ja oppimisvaikeuksia.
Fyysinen toiminta on harvoin mahdollista ilman ulkopuolista apua, mikä rajoittaa potilaan itsenäisyyttä ja liikkuvuutta. Vakavat päänsärkyt ovat yleisiä Sturge-Weber-oireyhtymässä ja heikentävät edelleen sairastuneiden elämänlaatua. Aivojen verisuonet kehittyvät epänormaalisti, ja vakavat kohtaukset ja epilepsia vaikeuttavat terveydentilaa.
Milloin sinun pitäisi käydä lääkärillä?
Vaikutuksen saaneen henkilön on ehdottomasti otettava yhteyttä lääkäriin, jolla on Weberin oireyhtymä. Se on vakava tila, joka lääkärin on ehdottomasti tutkittava ja hoidettava. Mitä aikaisemmin sairaus tunnistetaan ja hoidetaan, sitä parempi taudin eteneminen yleensä on. Useimmissa tapauksissa kasvojen esteettinen heikkeneminen tai epämuodostumat viittaavat Weberin oireyhtymään. Tauti voi myös lisätä merkittävästi aivohalvauksen riskiä. Jos aivohalvaus tapahtuu, on ensiapuun soitettava ensiapu tai lääkäri.
Samoin asianomaisen henkilön kehitysvammaisuudet voivat viitata tähän oireyhtymään, ja lääkärin on tutkittava ne. Kasvot kasvoissa johtavat usein näköhäiriöihin tai erittäin vakaviin päänsärkyihin. Ensinnäkin yleislääkäri voidaan nähdä Weberin oireyhtymässä. Lisätarkastus suoritetaan yleensä sairaalassa. Koska oireyhtymä voi johtaa vakaviin psykologisiin häiriöihin tai masennukseen, myös psykologinen hoito tulisi suorittaa joka tapauksessa. Tämä sairaus voi myös vähentää sairastuneen henkilön elinajanodotetta.
Hoito ja hoito
Ensimmäisenä terapeuttisena toimenpiteenä lääkärit varmistavat välittömän hoidon potilaalle. Kuvaustesti osoittaa myös, onko laskimonsisäinen trombolyysi tai jokin muu välitön toimenpide mahdollista. Joissakin tapauksissa tämä toimenpide sallii verisuonen tukkeutumisen poistaa pian iskeemisen aivohalvauksen jälkeen, estäen siten kudoksen jatkumisen.
Lukuisat tekijät vaikuttavat kuitenkin sen menestymiseen, ja on olemassa verenvuodon riski laskimonsisäisestä trombolyysistä. Alueen sisäistä hajoamista katetrilla (katetrin interventio) voidaan myös harkita. Jos Weberin oireyhtymän syy ei ole tukkeutunut verisuoni, vaan verenvuoto, kirurgiset toimenpiteet ovat vaihtoehto, joka auttaa lievittämään kudosta.
Iskeemisen aivohalvauksen jälkeen noin 40 prosenttia sairastuneista kuolee ensimmäisen vuoden aikana. Pitkällä aikavälillä potilaille tehdään laaja kuntoutus, joka sisältää toimintaterapian ja fysioterapian, puheterapian, (neuro-) psykologiset ja psykiatriset hoidot. Näiden toimenpiteiden tarkoituksena on säilyttää potilaan itsenäisyys ja jäljellä olevat kyvyt niin paljon kuin mahdollista.
Joissakin tapauksissa aivosolut muilta alueilta, jotka ovat edelleen ehjiä, voivat ottaa hoitaakseen kuolleiden solujen tehtävät, jos terapia stimuloi ja rohkaisee niitä aktiivisesti. Pitkäaikaiseen hoitoon sisältyy myös uusien aivohalvauksien estäminen.
ennaltaehkäisy
Weber-oireyhtymän ehkäisy on olennaisesti samaa kuin yleinen aivohalvauksen ehkäisy, koska se on useimmissa tapauksissa aivovaurion syy. Tässä yhteydessä muiden sairauksien, kuten diabetes mellituksen, lipidiaineenvaihdunnan häiriöiden, korkea verenpaine ja muiden, hoito on ratkaisevan tärkeää.
Elämäntapoihin, joihin kukin henkilö voi vaikuttaa, kuuluvat alkoholin kulutus, tupakointitavat, ruokavalio ja liikunta. Stressin ja ylipainon välttäminen voi myös auttaa estämään aivohalvauksia.
Jälkihoito
Weberin oireyhtymän yhteydessä sairastuneilla on yleensä vain rajoitetusti ja vain muutama suora seurantatoimenpide, joten sairastuneiden tulee ottaa yhteyttä lääkäriin hyvin varhaisessa vaiheessa tämän taudin yhteydessä. Mitä aikaisemmin lääkäriin otetaan yhteyttä, sitä parempi tämän taudin eteneminen yleensä on.
Se on myös synnynnäinen sairaus, joten sitä ei voida parantaa kokonaan. Tästä syystä asianomaiselle henkilölle olisi tehtävä geenitutkimus ja neuvonta, vaikka he haluaisivat lapsen, Weberin oireyhtymän uusiutumisen estämiseksi jälkeläisissä. Erilaiset kirurgiset toimenpiteet ovat yleensä tarpeen oireiden rajoittamiseksi oikein ja pysyvästi.
Joka tapauksessa kärsineen tulisi levätä ja huolehtia itsestään tällaisen leikkauksen jälkeen, jolloin mitään rasittavaa tai stressaavaa toimintaa ei tulisi suorittaa. Oman perheen tuki ja hoito on myös erittäin tärkeää tämän taudin yhteydessä. Tämä voi myös estää psykologisia häiriöitä ja masennusta. Oireyhtymän jatkovaihe riippuu suuresti taudin tarkkaan muodosta, vaikka joissakin tapauksissa kärsivän henkilön elinajanodote on lyhentynyt.
Voit tehdä sen itse
Jos epäillään Weberin oireyhtymää, on ensin otettava yhteys lääkäriin. Harvinainen tila esiintyy vakavien aivovaurioiden seurauksena, minkä vuoksi nopea diagnoosi on tarpeen. On parasta käydä lääkärillä heti, kun ensimmäiset tyypilliset oireet ilmestyvät.
Diagnoosin jälkeen voidaan oireista riippuen suorittaa henkilökohtainen terapia, jota sairastuneet ja heidän sukulaiset voivat tukea. Fysioterapiaa voidaan tukea kotona itsenäisen koulutuksen avulla. Kestävyysurheilu ja venyttely ovat tärkeitä, tarkat mitat oireista riippuen. Harjoitteluohjelma tulee laatia yhdessä vastuullisen fysioterapeutin kanssa.
Weberin oireyhtymä voi johtaa monenlaisiin sekundaarisiin sairauksiin. Esimerkiksi epileptisiä kohtauksia voi esiintyä. Sukulaisten ja asianomaisen henkilön on toteutettava tarvittavat toimenpiteet vähentääkseen putoamisen tai loukkaantumisen riskiä mahdollisimman pieneksi. Kudosvauriot voivat myös johtaa motorisiin häiriöihin, jotka puolestaan hoidetaan laajalla fysioterapialla. Omatoimia on mukautettava säännöllisesti taudin vaihtelevaan kulkuun, jotta terveydentilaa voidaan edelleen parantaa.

.jpg)

.jpg)





.jpg)