Tehohoito käsittelee hengenvaarallisten sairauksien ja tilojen diagnosointia ja hoitoa. Se liittyy läheisesti kiireelliseen lääketieteeseen, koska intensiivisiä lääketieteellisiä toimenpiteitä käytetään elintärkeiden toimintojen ylläpitämiseen. Ensisijaisena tavoitteena on säilyttää potilaan elämä, diagnoosin ollessa toissijainen.
Mikä on tehohoidon lääke?

Saksassa tehostettua lääkehoitoa ei ole toistaiseksi määritelty selkeästi, koska se ei sisältänyt erillistä erikoisaluetta, vaan se oli osoitettu anestesian, kirurgian, sisätautien, neurokirurgian, neurologian, lastenlääketieteen ja sydänleikkauksen eri osa-alueille. Nyt on olemassa ”anestesian ja tehohoidon lääketieteen monitieteinen asiantuntija”.
Terveydenhoitoalalla on kasvava määrä tehohoito-, anestesia-, tehohoito- ja välihoidon tehokeskuksia, jotka toimivat erikoisnimellä “Anestesia- ja tehohoidon klinikka”. Sairaanhoitajilla on erikoiskoulutus "anestesia- ja tehohoidon sairaanhoitaja".
Hoidot ja hoidot
Intensiivisen lääketieteen kolme pääasiallista näkökohtaa ovat seuranta, tuuletus ja invasiiviset toimenpiteet. Seuranta tallentaa potilaan elintärkeät toiminnot luomalla ja tallentamalla hänen fyysiset tiedot. Tähän sisältyy sydämen toiminnan, verenpaineen, happipitoisuuden seuranta eri osastoissa, kallonsisäinen paine (ICP), keskushermoston paine (CVP) ja keuhkovaltimopaine (PAP) tarkkailu.
Laboratorion valvonta on tiiviisti sidottu ja tunnistaa välittömästi toimintahäiriöt, joihin lääketieteen ammattilaiset voivat reagoida nopeasti. Ilmanvaihto on kytketty hengitysteiden suojaukseen. Se tehdään henkitorven tai endotrakeaalisen intubaation avulla. Invasiiviset toimenpiteet ovat edellytys kehon onkaloihin ja verisuoniin pääsyn luomiseen. Niitä käytetään elinten korvausmenetelmissä, kuten dialyysi, kehon ulkopuolinen hapetus ja jatkuva seuranta. Intensiivilääkärit ja hoitotyöntekijät työskentelevät tehohoitoyksikössä, anestesiassa, kipuhoidossa, kiireellisessä lääketieteessä, välihoidossa, ambulanssissa ja päivystyskeskuksessa.
Potilaat, joilla on hengenvaarallinen tila tai joiden tilan odotetaan tulevan uhkaaviksi, otetaan tehohoitoyksikköön. Vakavien sairauksien lisäksi intensiivinen lääketieteellinen seuranta ja terapia johtaa myös tilaan erittäin invasiivisten leikkausten jälkeen. Yleisesti ottaen on annettava suotuisa ennuste, koska tavoitteena on palauttaa elintärkeät toiminnot ja niihin liittyvä terveys tai saavuttaa suurelta osin itsenäinen tila potilaalle. Terminaaliset olosuhteet ja sairaudet eivät johda tehohoitoyksikköön, vaan paliatiiviseen lääketieteeseen.
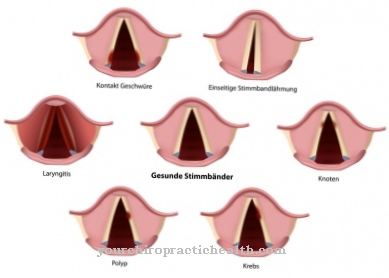
Intensiivisen hoidon lääketiede hoitaa alkuvaiheen hengityshäiriöt, elektrolyyttitasapainon, hemostaasin (veren hyytymisen), erilaiset sokkitilat (septiset, anafylaktiset, hypovoleemiset, kardiologiset) ja vakavat tietoisuuden häiriöt. Myös monimutkaisten kliinisten kuvien, kuten myrkytyksen, yleisten infektioiden, pää trauma, peritoniitin, haimatulehduksen, neurologisten sairauksien (esim. Aivohalvaus, vaikea aivokalvontulehdus, aivoverenvuoto, myastiset kriisit, subaraknoidinen verenvuoto, delirium tremens), sydänsairauksien, useiden elinten vajaatoiminnan ja munuaissairauksien vuoksi ja keuhkojen vajaatoiminta ovat tehohoidon lääkäreiden vastuulla.
Diagnoosi- ja tutkimusmenetelmät
Kaikkia kuvantamis- ja endoskooppisia toimenpiteitä (röntgenkuvat, ultraääni, magneettikuvaus, CT) käytetään diagnoosin vahvistamiseen. Intensiivisen hoidon lääke ei ole synonyymi laitelääketieteelle. Pikemminkin lääkärit ja eri lääketieteen ammattilaiset työskentelevät yhdessä potilaiden hoidossa. Hoitojen ja hoitomenetelmien lisäksi, jotka tunnetaan myös normaaleista osastoista, tehohoitolääketieteessä käytetään lukuisia nykyaikaisia laitteita hoitokonseptinsa toteuttamiseksi.
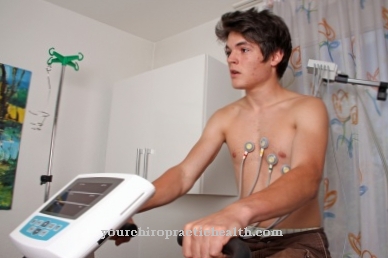
Jotta tehohoidon lääkärit voivat seurata potilaidensa elintärkeitä toimintoja, kuten sykettä, happipitoisuutta, hengitystä, aivojen toimintaa, verenkiertoa ja muiden elinten toimintaa, he kytketään valvontalaitteisiin (monitoriin). Elintärkeät toiminnot kirjataan mitta-antureilla elektrodien ja antureiden muodossa, jotka välittävät nämä tiedot valvontalaitteelle johdotuksen kautta. Tallennetut tiedot arvioidaan siellä ja näytetään käyränä. Valvontalaitteilla on akustiset ja optiset hälytyssignaalit. Turvallisuussyistä nämä intensiiviset lääkinnälliset laitteet reagoivat pienimpiin muutoksiin. Lisäksi lääkärit ja hoitotyöntekijät seuraavat säännöllisesti ja henkilökohtaisesti.
Infuusioletkut ovat edelleen tärkeitä välineitä intensiivisessä lääketieteellisessä hoidossa, koska monet potilaat tarvitsevat lääkitystä tai keinotekoista ravitsemusta. Tämä tarjonta tapahtuu infuusiohoidon kautta. Jotta sopiva lääkitys voidaan antaa, lääkärit lisäävät katetrin potilaan laskimoon. Ravintoliuokset ja lääkitys toimitetaan organismiin muoviputkien kautta. Potilaat, jotka eivät pysty syömään ruokaa yksinään, syötetään mahaputken kautta. Nämä ruokintaputket työnnetään vatsaan ruokatorven kautta. Monet intensiivisen hoidon potilaat tarvitsevat toisinaan virtsakatetrin virtsan tyhjentämistä varten. Virtsa johdetaan katetrin läpi ohueseen muoviputkeen, mikä varmistaa, että virtsan valuu turvallisesti keräysaltaaseen. Tuulettimet auttavat potilasta hengittämään.
Potilas on kytketty hengityslaitteeseen putken (tuuletusletkun) kautta, joka asetetaan suun läpi tuuletusputkeen. Tällä tavalla hengityslaitteesta tuleva happi pääsee keuhkoihin. Potilas ei voi puhua tämän keuhkojen tarjonnan aikana.Jos hän on tietoinen ja tavoitettavissa, viestintä kyltin tai viittomakielen kautta on kuitenkin mahdollista. Hemodialyysi- ja hemofiltraatiolaitteita (keinotekoisia munuaisia) käytetään potilailla, joilla munuaisten toiminta on heikentynyt. Ne korvaavat häiriintyneen luonnollisen munuaistoiminnan ja mahdollistavat tarvittavan veren pesun. Nämä laitteet poistavat hajoamistuotteet, ylimääräiset nesteet, lääkejäämät ja muut haitalliset aineet kehosta. Laitteen ja potilaan verenkierron välinen yhteys muodostetaan katetrien kautta, jotka syöttävät verta laitteeseen puhdistamista varten ja palauttavat sen sitten potilaalle.
Näitä invasiivisia seurantamenetelmiä täydennetään sydän- ja verisuonijärjestelmän ei-invasiivisella seurannalla EKG: n ja verenpaineen seurannan avulla sekä ruumiinlämpötilan ja happisaturaation mittaamisella. Keskeisen laskimopaineen invasiiviset mittausmenetelmät, valtimoverenpaineen mittaus ja keuhkovaltimokatetrit on erotettava toisistaan. Laboratoriokoneet auttavat myös lääkäreitä keräämään usein vaadittavia arvoja, kuten happo-emäsasema, verikaasut, hemoglobiini ja elektrolyytit hoitopistetesteissä.
Intensiivisen hoidon lääkärit käyttävät kipulääkkeitä (kipulääkkeitä), rytmihäiriöitä (trakykardiarytmioita), vastalääkkeitä (antitoksiini, vastalääke), tarttuvia huumeita, katekoliamiineja (adrenaliini, dopamiini), rentouttavia aineita, rauhoittavia lääkkeitä (rentouttavia lääkkeitä), verenpainelääkkeitä (matala verenpainelääke), Verenpaine) ja antispasmodit / vagolytikot (Buscopan, atropiinisulfaatti). Tehohoitolaitosten potilailla on kymmenen kertaa suurempi infektioriski kuin normaaleilla osastoilla. Suosituimpia tekijöitä ovat ikä, perussairaus, samanaikaiset sairaudet, huono ravitsemustila ja heikentynyt tietoisuus.
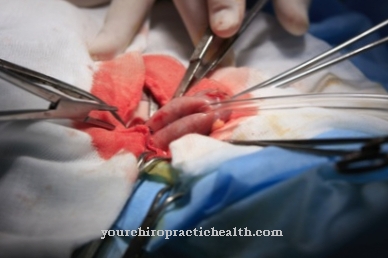
Hoidon puolella suuri määrä toimenpiteitä voi rikkoa potilaan immuunijärjestelmän. Siksi steriilille ja aseptiselle ympäristölle on asetettu erittäin korkeat vaatimukset. Tästä syystä asemat on varustettu lukitusjärjestelmällä, jossa henkilökunta ja mahdollisesti sallitut vierailijat vaihtavat vaatteensa.
Lääkintähenkilökunta käyttää kasvonaamaria torjuaksesi pisarainfektiot ja erityisalueen vaatteet. Kädet edustavat suurinta siirtosäiliötä ja niiden on siksi oltava sataprosenttisesti steriilejä. Potilaat, joilla immuunijärjestelmä on hyökätty, viedään erityisiin eristysosastoihin. Kaikkien käytettyjen laitteiden on oltava myös täysin steriilejä ja steriilejä.










.jpg)