Bakteerien suku Actinobacillus kuuluu proteobakteerien osastoon ja Pasteurellaceae-sukuun. Nimi liittyy aktinomyseteihin, koska suku on usein mukana aktinomikoosissa opportunistisena patogeenina.
Mikä on Actinobacillus?
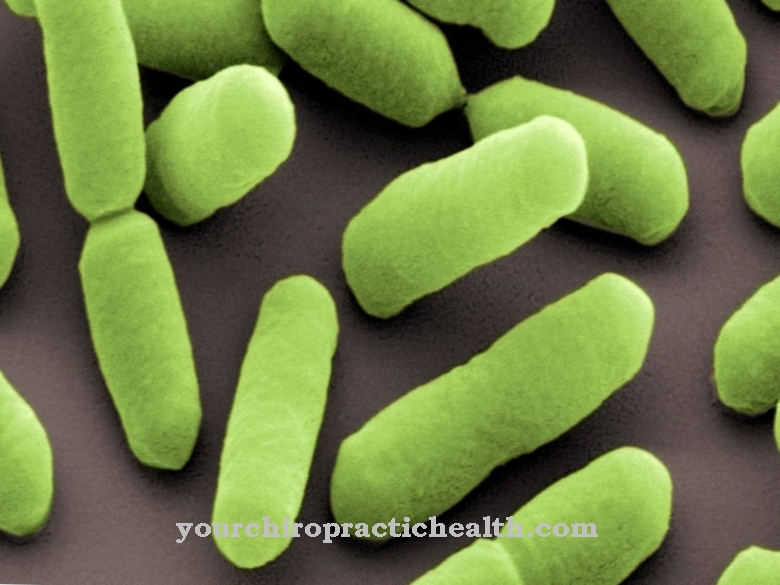
Actinobacillus-suvun bakteerilajeilla on hoikka ja toisinaan soikea muoto. Heillä ei ole flagellaa ja he ovat liikkumattomia. Gram-värjäys on negatiivinen, joten aktinobacillilla on vain mureiinikuori, jossa on päällä oleva lipidikerros.
Tämän suvun bakteerit ovat tosiasiallisesti anaerobisia ja voivat siksi selviytyä erittäin hyvin alueilta, joilla on vähän happea tai ei lainkaan happea. Actinobacillit eivät muodosta itiöitä ja hajottavat hiilihydraatteja tuottamatta kaasua.
Tapahtumat, jakauma ja ominaisuudet
Actinobacillus-bakteerit ovat erikoistuneet loistaudiseen elämäntapaan. Ne voivat loisuttaa nisäkkäitä, lintuja ja matelijoita.
Actinobacillus actinomycetemcomitans -bakteerin yksityiskohtainen analyysi osoitti monofiilisen suhteen Haemophilus aphrophilus- ja Haemophilus segnis -bakteereihin. Nyt nimettyjen lajien uudelleenluokittelusta uuteen Aggregatibacter-sukuun ("aggregare" merkityksessä "tiivistä, liity yhteen") keskustellaan.
Sairaudet ja vaivat
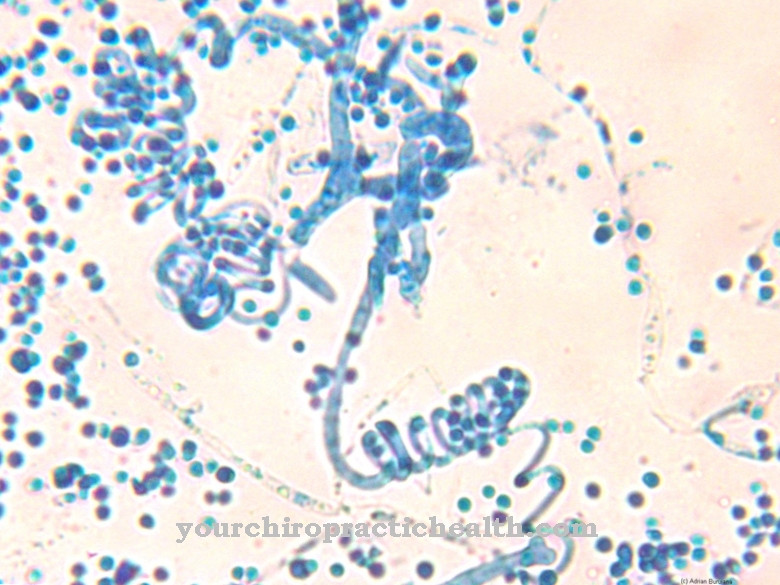
Actinobacillus-suvun bakteerit ovat mukana bakteereina aktinomikoosissa. Aktinomikoosi on sekainfektio, jonka aiheuttavat Actinomyzetaceae-perheen bakteerit. Actinobacillus-suvun patogeenit eivät ole syy-aiheisia, vaan ovat pikemminkin osa sekoitettua tartuntaa opportunistisina patogeeneinä.
Taudin aktinomikoosiin viitataan saksaksi nimellä "säteily sieni", koska infektion painopiste selitettiin alun perin sienen kolonisaatiolla. Aktinomikoosit voivat johtaa myös sienten kolonisaatioon, mutta koska niitä ei pidä pitää syynä, saksalainen termi "säteily sieni" on harhaanjohtava.
Aktinomikoosi laukaisee limakalvojen vammat. Normaalin bakteeriflooran residenssit aktinomykeetit tunkeutuvat näiden vammojen läpi syvempiin kudoskerroksiin ja laukaisevat täällä mätäisiä tulehduksia. Rakeistuskudos ja laajalle levinneet fistulit kehittyvät myös.
Fistulien muodostumista pidetään infektion pääkomplikaationa, koska taudinaiheuttajat voivat päästä verenkiertoon ja laukaista systeemisen infektion. Systeemisen infektion kohdalla ennuste potilaalle ei ole hyvä, koska systeeminen tulehdus aiheuttaa erittäin todennäköisen uusiutumisen (uusiutumisen) erittäin todennäköisen, jopa ilmeisen toipumisen jälkeen. Kroonista sairautta ei voida sulkea pois edes oikea-aikaisella antibioottihoidolla.
Vielä monimutkaisempi tekijä on, että aktinomyseetit tarvitsevat useita päiviä viljelyä voidakseen tunnistaa (noin 14 päivää). PCR: ien on myös vaikea tunnistaa syy-patogeeni sekainfektioissa.
Antibioottien antaminen voi viime kädessä johtaa siihen, että syyllinen itus eliminoituu, mutta muut bakteerit, joilla on olemassa oleva resistenssi, edistävät edelleen aktinomikoosia. Tämän sekoitetun infektion komplikaatioiden ja mekanismien vuoksi ei ole yllättävää, että antibioottihoito voi kestää koko vuoden ja sen jälkeen.
Cervicofacial aktinomycosis, jota käytetään termiin kuvaamaan suun, niskan ja kasvojen aktinomycosis, on yleisin. Muita aktinomikoosimuotoja, jotka ulottuvat ihon syvempiin kerroksiin tai keskushermostoon, kuvataan harvemmin. Periaatteessa aktinomikoosi on mahdollista kaikissa kehon asennoissa. Aktinomikoosia sukupuolielinten alueella ja rintarauhasessa on myös havaittu.
Patogeenin tarkka diagnoosi, mukaan lukien kaikki resistanssit, tapahtuu ysköksen kautta. Vaihtoehtona myös keuhkojen biopsiat ovat mahdollisia. Kudosnäytteiden ottaminen patogeenin välittömäksi havaitsemiseksi ei ole lupaavaa.
Ystysanalyysi PCR-menetelmällä on toistaiseksi ollut paras ratkaisu taudinaiheuttajan tunnistamiseen. Antibioottihoito voidaan aloittaa laskimonsisäisesti aminopenisilliinillä kolmen ensimmäisen kuukauden aikana. Tetrasykliini tai kefalosporiini ovat myös sopivia. Kroonista infektiota, jolla on toistuvia oireita, ei voida sulkea pois siitä huolimatta, että antibiootteja on annettu useita kuukausia.
Actinobacillus-suvun bakteereita pidetään edelleen haavainfektioiden, endokardiitin ja bakteremian aiheuttajina. Infektion kuolettava kulku voi tapahtua erityisesti heikentyneissä henkilöissä. Tässä kuolleisuusaste on noin 30%. Aiheutuneet haavainfektiot leviävät vain hitaasti ja ovat pääosin paikallisia. Lymfadeniitti voidaan usein havaita oireena.
Toissijaisilla infektioilla, jotka voivat ilmetä myös akuutin infektion onnistuneen hoidon ja paranemisen jälkeen, on lisärooli. Vakavat myöhäiset komplikaatiot voivat johtua pääasiassa keskushermostosta ja sydämen sisävuoresta.
Actinobacillus hominis- ja Actinobacillus-urea-bakteereilla on erityinen merkitys ihmisille. Vaikka bakteereja löytyy myös terveiden ihmisten hengitysteistä, niiden osallistuminen sinuiitin, bronhopneumonian ja aivokalvontulehduksen kehittymiseen on edelleen kiistanalainen.
Actinobacillus actinomycetemcomitans löytyy myös normaaleista suun floora-aineista, ja sen epäillään olevan vastuussa endokardiitista yhdessä muiden anaerobisten organismien kanssa.
Actinobacillus-suvun bakteereilla ei ole vielä osoitettu olevan selvää vastustuskykyä. Siksi penisilliiniä käytetään oletuksena. Erityisesti bentsyylipenisilliinit osoittavat hyviä tuloksia Actinobacillus-infektioiden hoidossa. Bentsyylipenisilliinien (penisilliini G) tehokkuus gram-negatiivisten sauvabakteerien suhteen on epätavallinen. Actinobacillus-suvun bakteerit ovat tässä poikkeus, joka on hyödyllinen onnistuneessa antibioottihoidossa.
Resistenttien bakteerien tapauksessa voidaan jatkaa antibioottihoitoa ampisilliinilla, tetrasykliinillä ja kefalosporiinilla. Taudinaiheuttajan tunnistaminen on erityisen tärkeää olemassa olevien infektioiden tehokkaassa hoidossa. Actinobacillus-lajien kantojen aiheuttamissa infektioissa voi aina olla sekalaisia infektioita, ja siksi on olemassa riski, että läsnä on joitakin resistenttejä bakteereita.



.jpg)






.jpg)