Pseudoparalysis osoittaa halvauksen, joka ei perustu hermon johtavuuden häiriöön. Pseudoparalyysiä on useita muotoja. Hoito riippuu syystä.
Mikä on pseudoparalyysi?

© auremar - stock.adobe.com
Pseudoparalysis on halvaus, joka ei johdu hermosolujen johtavuuden muutoksista. Siksi määritelmän mukaan se on ilmeinen halvaus. Etuliite ”pseudo” tulee kreikasta ja tarkoittaa jotain petoksia. Siten, vaikka pseudoparalyysi ei ole tosi halvaus, se esiintyy petollisesti samanlaisilla oireilla.
Määritelmän mukaan halvaus tarkoittaa moottorin hermojen täydellistä halvaantumista kehon yksittäisissä osissa. Koska hermoärsykkeiden siirto aivoista vastaaviin kehon osiin on keskeytetty, yksittäisiä lihaksia tai lihasryhmiä ei voida enää stimuloida siellä. Lihasten epätäydellistä halvausta sitä vastoin kutsutaan pareesiksi.
Näennäisparalyyreihin sisältyy sairauksia, jotka muistuttavat muun muassa etenevän halvauksen tai muun halvauksen, joka perustuu hermoimpulssien siirtymishäiriöihin. Vaikka progressiivinen halvaus syfilis-sairauden yhteydessä johtuu hermovaurioista, samanlaisia oireita havaitaan alkoholin väärinkäytön (alkoholin pseudoparalyysi) tai arterioskleroosin tapauksessa.
Lisäksi lihashalvaus voi tapahtua jopa pitkien ajanjaksojen jälkeen, kun vastaavat lihakset ovat immobilisoituneet, tai lihasarvojen kanssa heikentämättä ärsykkeiden siirtymistä. Pseudoparalyysi tunnetaan myös verisuonisairauksista ja aivokasvaimista. Siellä on myös papukaijan pseudoparalyysi.
syyt
Pseudoparalyysin syyt ovat erilaisia. Kaikissa niistä ei kuitenkaan ole hermovaurioita. Tässä tapauksessa se olisi todellinen halvaus. Mahdollisia syitä ovat lihasten kyyneleet, lihasheikkoudet, vastaavien lihasten pitkät immobilisaatiojaksot, reumasairaudet, mutta myös aivosairaudet, alkoholin väärinkäyttö tai arterioskleroosi.
Lihasten sairauksien tapauksessa aivojen signaalit saavuttavat lihaksen moottorihermojen kautta. Lihasvaurioiden tai heikkouksien vuoksi niitä ei kuitenkaan voida muuttaa lihaksen supistuksiksi. Tyypillinen esimerkki tästä on rotaattorin mansetin repeämä. Tässä loukkaantumisessa yksi tai useampi jänne neljästä olkapään lihaksesta repesi. Varsi roikkuu alas, koska sitä ei enää ole mahdollista nostaa sivulta.
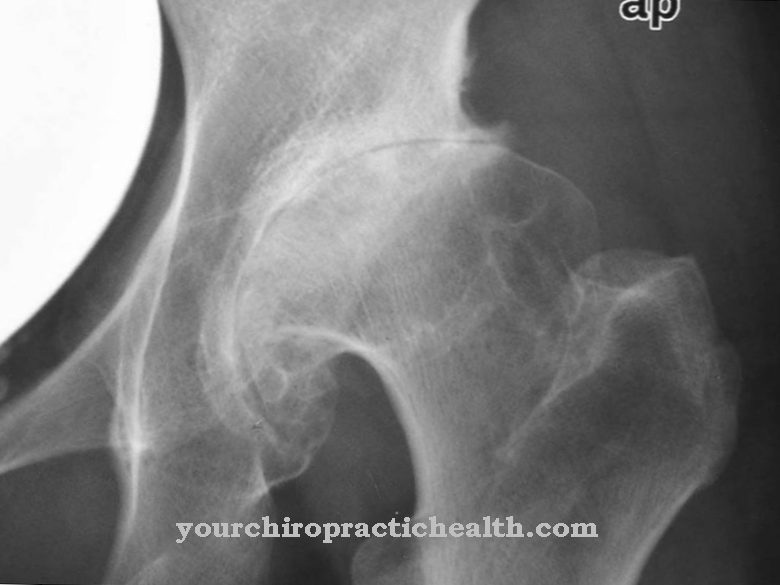
Olkajännat voivat myös olla kalkinut. Niin sanottu olkapänteiden jännekalvontulehdus aiheuttaa myös käsivarsien halvaantumisen. Ns. Parrot-pseudoparalyysi johtaa myös raajaan käsivarteen. Syynä tähän on epifyyttien irtoaminen, jota esiintyy syfilisestä kärsivän äidin syntymättömällä lapsella. Akuutti pseudoparalyysi voi esiintyä myös lonkkakalvon niveltulehduksen yhteydessä.
Lonkan tendiniittikalcarea, kuten olkajänteiden kaltevuus, voi olla tarttuvaa, traumaattista tai neoplastista. Rotator-mansetin lihakset kärsivät. Aivojen sairauksien, alkoholin väärinkäytön tai arterioskleroosin vuoksi moottorin hermojohtojen kautta lähetetään usein riittämättömiä signaaleja. Tämä voi myös johtaa ilmeiseen halvaantumiseen yhdessä muiden oireiden kanssa. Jotkut pseudoparalyyrit voivat olla myös psykogeenisiä.
Oireet, vaivat ja oireet
Näennäisten paralyysien oireet ovat samanlaisia kuin todellisten halvaantumisten oireet ja riippuvat vastaavasta syystä. Tietyt lihakset tai lihasryhmät ovat halvaantuneita. Rotaattorin mansetin kyynelten tapauksessa Parrot-pseudoparalyysi ja kalifioitunut hartiohalvaus olkapään lihaksissa, mikä johtaa käsien ripustamiseen rennosti.
Kaikkien kolmen sairauden syyt ovat erilaisia, mutta ne eivät vaikuta hermovaurioihin. Sama pätee lonkkakalvon nivelkalvoon, joka ilmenee lonkkalihasten halvaantumiseen ja lonkkakipuun. Kuten aiemmin mainittiin, progressiivisen halvauksen vastakohta on pseudoparalyysi, jolla on melkein samat oireet.
Etenevä halvaus johtuu hermovaurioista kupolin yhteydessä. Se johtaa täydelliseen fyysiseen ja henkiseen rappeutumiseen. Pääasiallisia oireita ovat etenevä dementia tai psykoosin kehittyminen. Lisäksi voi olla halvaantumisen oireita.
Diagnoosi ja sairauden kulku
Halvaantumat ja näennäiset paralyyssit ovat oireita monista taudeista, jotka on diagnosoitava. Tarvitaan aina kattava sairaushistoria. Kuvankäsittelymenetelmiä ja laboratoriokokeita käytetään sitten taudin määrittelemiseen.
komplikaatiot
Komplikaatiot ja pseudoparalyysin jatkotapa riippuvat suuresti taustalla olevasta taudista. Tästä syystä komplikaatioiden yleinen ennustaminen ei yleensä ole mahdollista. Kuitenkin asianomaiset kärsivät halvauksesta eri kehon osissa taudin takia. Tämä voi johtaa liikkumisen rajoituksiin ja muihin rajoituksiin potilaan jokapäiväisessä elämässä.
Suurin osa kärsineistä on silloin riippuvainen muiden ihmisten avusta jokapäiväisessä elämässään. Lantion kipua tai jännitteitä ei ole harvinaista. Ei ole harvinaista, että tämä kipu leviää selkään, joten myös kärsivät kärsivät siellä olevasta kipusta. Jos pseudoparalyysiä ei hoideta, fyysiset ja motoriset toiminnot vähenevät, joten tapahtuu myös henkistä vajaatoimintaa.
Useimmissa tapauksissa esiintyy dementian tai psykoosin oireita. Pseudoparalyysillä on myös erittäin kielteinen vaikutus muihin ihmisiin, joten se voi johtaa sosiaalisiin valituksiin ja masennukseen. Pseudoparalyysin hoito tapahtuu lääkkeiden ja erilaisten terapioiden avulla. Komplikaatiot tulevat harvoin havaittavissa. Pseudoparalyysin paranemista ei kuitenkaan voida taata.
Milloin sinun pitäisi käydä lääkärillä?
Jos kyseessä on pseudoparalyysi, on aina otettava yhteys lääkäriin. Tämä tauti ei parane itsestään ja oireet pahenevat useimmissa tapauksissa. Siksi asianomaisen henkilön on aina otettava yhteyttä lääkäriin, jos näennäishalvauksen oireita esiintyy. Jos halvaus tapahtuu kehon useissa lihaksissa, lääkäriin on kuultava. Halvaus voi tapahtua satunnaisesti, eikä sen tarvitse olla pysyvää.
Hajanainen halvaus, joka tapahtuu ilman erityisiä syitä, osoittaa kuitenkin aina näennäisen paralyysin. Mitä aikaisemmin lääkäriin kuullaan, sitä suurempi on todennäköisyys taudin positiiviselle kululle. Joissakin tapauksissa psykologiset valitukset tai henkinen heikkeneminen voivat myös osoittaa pseudoparalyysiä, ja siksi lääkärin on tutkittava ne. Ystävät tai sukulaiset voivat myös tunnistaa taudin oireet ja suostutella asianomaisen lääkärin puoleen. Pseudoparalyysi voi myös vähentää potilaan elinajanodotetta.
Hoito ja hoito
Pseudoparalyysin hoito riippuu tietysti asianmukaisesta syystä. Pyörittäjän kalvosinnappua käsitellään alun perin konservatiivisesti. Jos kipu on erittäin vaikea, tarvitaan leikkaus, jossa rintakehän lihakset siirretään olkapäähän. Konservatiivinen hoito sisältää ei-steroidisten tulehduskipulääkkeiden ja kipulääkkeiden antamisen.
Glukokortikoideja injektoidaan hartioiden katon alle. Fysioterapiaa lihasten rakennuksella, manuaalisia terapioita ja erilaisia fysioterapioita tapahtuu myös. Olkapää- tai lonkkanivelen tendinosis-kalcareaa hoidetaan aluksi konservatiivisesti, kunnes kalsiumkerrostumat liukenevat.
Jos tämä ei onnistu, on saatavana erilaisia kirurgisia hoitomuotoja, kuten shokki-aaltohoito, kalsiuminpoisto tai artroskopia. Kaikissa muissa näennäisparalyysien yhteydessä perussairaus on hoidettava. Ennusteesi riippuu taustalla olevan taudin hoidon onnistumisesta.
Löydät lääkkeesi täältä
Muscle Lihashalvauslääkkeetennaltaehkäisy
Yleistä suositusta näennäisten paralyysien estämiseksi ei voida antaa, koska halvauksen syyt ovat hyvin erilaisia. Usein se on vain oire taustalla olevasta sairaudesta. Pseudoparalyysin riskiä voidaan tietysti vähentää merkittävästi estämällä sairauksia, kuten diabetes tai valtimonkovettuma. Siksi suositellaan yleensä terveellisiä elämäntapoja, tasapainoista ruokavaliota, runsaasti liikuntaa sekä pidättäytymistä alkoholista ja tupakoinnista.
Jälkihoito
Jatkotoimenpiteet ovat tarpeen, jos pseudoparalyysi johtuu hartion rannekkeen repiästä harteessa, joten kirurginen toimenpide on tarpeen. Seuraava hoito on silloin erittäin tärkeää. Seurantahoito alkaa ensimmäisenä päivänä leikkauksen jälkeen. Potilas saa tehokasta kivunhoitoa, joka on räätälöity hänelle.
Ensisijainen tavoite on välttää tuskallisia valituksia. Lisäksi suoritetaan erityisiä fysioterapiaharjoituksia, jotka myös sovitetaan potilaalle yksilöllisesti. Tätä tarkoitusta varten lääkäri laatii ensin hoitosuunnitelman. Fysioterapeuttisessa seurannassa on tärkeätä toisaalta pitää sauma pääosin paikallaan, toisaalta välttää lihaksen tuhlausta.
Ensimmäisen kymmenen päivän aikana leikkauksen jälkeen potilaan on huolehdittava kädestään. Hänelle annetaan myös sieppaustyyny 45 asteen kulmassa neljän - kuuden viikon ajan. Samanaikaisesti liikuntaharjoittelu aloitetaan fysioterapeutin ohjauksessa.
Harjoitusten avulla on mahdollista parantaa jänteen liukumista ja saavuttaa suurempi repäisylujuus. Lisäkurssilla seurataan aktiivisia harjoituksia, kuten liuku- tai heiluriharjoituksia. Noin kuuden viikon kuluttua alkaa laitetuki fysioterapia. Kaiken kaikkiaan kuntoutusvaihe kestää noin 3–6 kuukautta. Noin 50 prosenttia kaikista positiivisista hoidon onnistumisista johtuu jatkuvasta jatkohoidosta.
Voit tehdä sen itse
Jos lääkäri on määrittänyt pseudoparalyysin diagnoosin, hän tekee kaiken tarvittavan selvittääkseen halvauksen syyn. Koska kun pseudoparalyysin taustalla oleva sairaus paranee, vaurioitunut kehon osa on yleensä taas liikkuva, mikäli potilas noudattaa lääkärin terapiaohjeita.
Tämä hoidon noudattaminen - joka tunnetaan myös nimellä ”noudattaminen” - on erittäin tärkeä, koska muuten pseudoparalyysin paranemista ei voida taata. Perussairaudesta riippuen, monivuotinen hoito erilaisilla terapeuttisilla lähestymistavoilla sekä lääkitys ja / tai leikkaus voivat olla tarpeen.
Monille potilaille pseudoparalyysi on erittäin stressaavaa. Se johtaa elämänlaadun heikkenemiseen ja tarkoittaa usein myös sitä, että potilas on riippuvainen muista, koska hän ei esimerkiksi pysty enää pukeutumaan tai selviytymään arjesta. Tämä korostaa myös potilaan sukulaisia ja voi johtaa sosiaalisiin ongelmiin. Tämä puolestaan johtaa mielialahäiriöihin ja jopa masennukseen potilaassa. Tähän liittyvä psykoterapia on suositeltavaa.
Lisäksi pseudoparalyysipotilaalla on hyötyä terveellisestä elämäntavasta parantamaan paremmin perussairaus ja estää uusi sairaus. Riittävä uni ja liikunta raikkaassa ilmassa ovat aivan yhtä tärkeitä kuin tasapainoinen ruokavalio, jossa on tuoreita, terveellisiä ruokia sekä paljon hedelmiä ja vihanneksia.

.jpg)
.jpg)
.jpg)

.jpg)






.jpg)