Alla nefroottinen oireyhtymä lääketieteessä ymmärretään yhteenveto useista oireista. Näitä esiintyy munuaisrakkujen erilaisissa sairauksissa.
Mikä on nefroottinen oireyhtymä?

© Prostock-studio - stock.adobe.com
Neljä keskeistä oireita nefroninen oireyhtymä ovat ödeema, suuressa määrin proteinuria, hyperlipoproteinemia ja hypoproteinemia. Proteinuria on proteiinin erittyminen virtsaan, joka ylittää 3,5 grammaa päivässä.
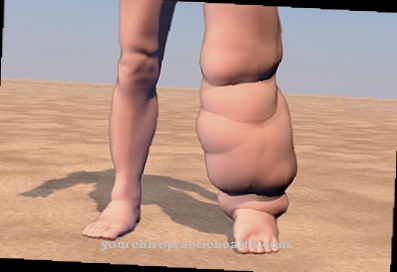
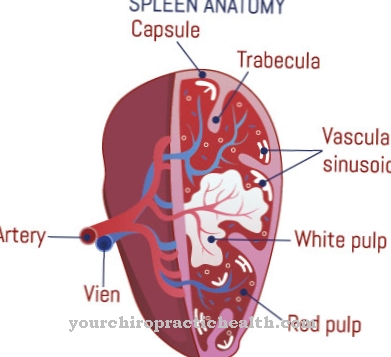
Turvotus aiheuttaa kudosten turvotusta, kun vesi kerääntyy kehossa. Alentuneella proteiinipitoisuudella tarkoitetaan hypoproteinemiaa. Hyperlipoproteinemia kuvaa kolesterolin ja lipoproteiinien määrän nousua. Kaikki nämä oireet ilmenevät, koska munuaiset eivät enää suodata verta oikein. Munuainen koostuu miljoonasta pienestä suodatinyksiköstä, jota kutsutaan glomeruliksi tai munuaisrakkeiksi.
Suodatinkalvo on läpäisevämpi heti, kun nefroottinen oireyhtymä ilmenee. Organismi yrittää sen vuoksi kompensoida proteiinin puutetta, joka johtuu vähentyneestä hajoamisesta ja lisääntyneestä rasvantuotannosta.
syyt
Yksi yleisimmistä syistä yksi nefroottinen oireyhtymä niihin sisältyy krooninen munuaissydämen sairaus ja minimaalisen muutoksen aiheuttava glomerulonefriitti, munuaissydäntauti, joka vaikuttaa enimmäkseen lapsiin.
Noin 15% munuaissairauden syistä on krooninen munuaissairaus. Tässä ns. Fokaalisessa segmetaalisessa glomeruloskleroosissa kaikki munuaisrakot eivät ole vaurioituneet verrattuna kahteen muuhun sairauteen.
Vähemmän yleisiä syitä ovat progressiivinen munuaissairaus, munuaisten osallistuminen kollagenoosiin ja amyloidoosiin, munuaisten laskimotukokset, plasmasytooman aiheuttamat munuaisvauriot ja malarian yhteydessä mahdollisesti esiintyvät komplikaatiot.
Oireet, vaivat ja oireet
Nefroottinen oireyhtymä liittyy tyypillisiin oireisiin.Alun perin proteiinin menetys on etualalla. Yksi puhuu proteinuriasta. Proteiini erittyy virtsaan; selvästi tunnistettavissa voimakkaalla vaahdotuksella. Proteiinin puutos voidaan havaita myös veressä, jota kutsutaan hypoproteinemiaksi. Lisäksi veren lipiditasot nousevat. Tämä puolestaan lisää sydänkohtauksen ja sepelvaltimoiden riskiä.
Lisäksi potilaat kärsivät usein korkeasta verenpaineesta. Koska organismi menettää myös suojakykyä munuaisten vajaatoiminnan vuoksi, infektiot ovat yleisempiä. Lisäksi vettä kerääntyy vatsassa (vesivatsa) ja turvotus kehittyy eri paikoissa. Tämä johtaa painonnousuun. Veden kertyminen näkyy selvästi kasvoissa (kasvoödeema), erityisesti silmäluomissa (silmäluomien turvotus) tai keuhkoissa.
Keuhkoödeema ilmenee yskimisenä, korisevana hengitysmeluna, vaaleasta tai sinertävään ihonväriin, kilpa-sydämeen ja hengenahdistukseen. Taudin komplikaationa proteiinin puute voi johtaa veren hyytymisen häiriöön. Tämä suosii tromboosien ja veritulppien kehittymistä, etenkin munuaislaskimoissa.
Nefroottisen oireyhtymän oireiden vakavuus vaihtelee henkilöittäin. Jotkut potilaat kärsivät vakavasta epämukavuudesta, kun taas toiset tuskin tunne mitään. Tauti voi johtaa krooniseen munuaisten heikkouteen ja jopa munuaisten vajaatoimintaan.
Diagnoosi ja kurssi
nefroottinen oireyhtymä voi olla ensisijainen tai toissijainen. Toissijainen nefroottinen oireyhtymä esiintyy aina sairauksien, kuten HIV: n tai syövän, yhteydessä. Ensisijaisella muodolla ei ole yhteyttä muihin sairauksiin. Jos toissijainen muoto on läsnä, sairaus voidaan yleensä hoitaa onnistuneesti glukokortikoideilla.
Relapsi tapahtuu kuitenkin usein. Kuitenkin, jos nefroottinen oireyhtymä johtuu fokaalisesta glomeruloskleroosista, hoito on erityisen vaikeaa. Sitten arpikudosta löytyy munuaisten runkoista, joten munuaissuodatin ei enää pysty suorittamaan tehtäväänsä riittävästi. Tämä voi johtaa munuaisten toiminnan täydelliseen menettämiseen.
Tavallisen virtsanäytteen lisäksi virtsaa on kerättävä 24 tuntia. Verikoe antaa myös lisätietoja, koska sen avulla proteiinitaso voidaan tarkistaa. Mutta rasvan aineenvaihdunnan arvoilla on myös suuri merkitys. Lopuksi munuaisbiopsia järjestetään neulalla tuuman tai kahden munuaiskudoksen poistamiseksi.
komplikaatiot
Tämän oireyhtymän kanssa potilaat kärsivät useista erilaisista vaivoista ja oireista. Tästä syystä tämän taudin jatkovaihe riippuu suuresti näiden oireiden vakavuudesta. Ensinnäkin potilailla on huomattavasti lisääntynyt alttius infektioille ja heikentynyt immuunijärjestelmä. Tulehduksia ja infektioita esiintyy useammin, joten myös potilaan elinajanodote voi vähentyä.
Veren hyytymishäiriöt tai tromboosi voivat myös ilmetä tämän oireyhtymän seurauksena ja heikentää entisestään potilaan elämänlaatua. Kyljissä on myös veristä virtsaa ja voimakasta kipua. Ne voivat myös treenata takana. Jos tätä oireyhtymää ei hoideta, potilas voi myös kärsiä täydellisestä munuaisten vajaatoiminnasta ja kuolla siitä.
Tämä tila hoidetaan yleensä lääkityksen avulla. Yleensä ei ole erityisiä komplikaatioita. Vaikeissa tapauksissa sairastuneen henkilön on turvauduttava dialyysiin tai munuaisensiirtoon selviytyäkseen.
Milloin sinun pitäisi käydä lääkärillä?
Sydämen rytmin häiriöt, sydämentykytys tai kohonnut verenpaine ovat merkkejä terveyshäiriöistä. Jos oireet jatkuvat, on otettava yhteys lääkäriin. Sisäinen lämpö, helppo kiihtyvyys ja levottomuuden tunne ovat lisämerkkejä, jotka tulisi selventää. Ne, joita kärsivät, tarvitsevat apua hikoilussa, unihäiriöissä ja hengenahdistuksessa. Jos pelot, käyttäytymisongelmat ja mielialanvaihtelut kehittyvät, on suositeltavaa kääntyä lääkärin puoleen. Hengitysäänet, ihon ulkonäön muutokset ja kehon turvotukset ovat huolestuttavia. Jos esiintyy vedenpidätyskykyä, painon muutoksia tai tuki- ja liikuntaelimistön häiriöitä, syytä on tutkittava.
Jos niveliä ei enää voida liikuttaa tavalliseen tapaan tai jos yleinen fyysinen toimintakyky heikkenee, on otettava yhteys lääkäriin. Ihon väri, sisäinen heikkous ja diffuusi pahoinvointi on tutkittava ja hoidettava. Jos asianomaisella kokee sairauden tunne, hän menettää elämäntavan eikä voi enää osallistua tavanomaiseen sosiaaliseen toimintaan, havainnoista on keskusteltava lääkärin kanssa. Epänormaali virtsaaminen, munuaiskipu ja kehon hajun muutokset ovat organismin hälytyssignaaleja. Lääkärin on tutkittava ne välittömästi.
Hoito ja hoito
Se on alun perin nefroottinen oireyhtymä hoidettu glukokortikoideilla. Jos uusiutumisia esiintyy usein, tämä lääke ei kykene parantamaan sitä, joten on käytettävä muita lääkkeitä.
Näitä ovat mykofenolaattimofetiili, syklosporiini tai syklofosfamidi. Yhdistelmähoidolla on erityisen positiivinen vaikutus joihinkin potilaisiin. Turvotus voidaan saada hallintaan vähän suolaa sisältävällä ruokavaliolla, huuhteluaineilla ja juomalla vähemmän. Erityisen itsepäisissä tapauksissa käytetään albumiini-infuusioita, koska proteiinin menetys voidaan korvata virtsassa.
ACE-estäjiä voidaan käyttää vähentämään proteiinin erittymistä. Nämä alentavat myös verenpainetta. Joillekin sairaille on käytettävä myös muita verenpainelääkkeitä. Nefroninen oireyhtymä voi aiheuttaa peruuttamattomia vaurioita munuaisissa hoidosta huolimatta, joten munuaisensiirto on viimeinen keino. Onneksi näin on kuitenkin vain pienissä osissa kaikkia sairaita.
Näkymät ja ennuste
Nefroottisen oireyhtymän ennuste riippuu oireyhtymän tyypistä, taustalla olevasta taudista ja diagnoosin ajasta. Ennuste on erityisen hyvä, jos oireyhtymä johtuu glomerulonefriitista. Lapsia voidaan hoitaa kohdennetusti, jolloin oireyhtymä taantuu monissa tapauksissa.
Muut nefroottisen oireyhtymän muodot tarjoavat huonomman ennusteen. Useimmissa tapauksissa lääkehoito immunosuppressanteilla on välttämätöntä, mikä liittyy vakaviin sivuvaikutuksiin ja yhteisvaikutuksiin. Nefroottinen oireyhtymä voi myös olla ilmaus vakavasta munuaissairaudesta. Diabeetikoilla ja potilailla, joilla on pohjakalvon vastainen glomerulonefriitti, ennuste on huomattavasti heikompi, koska syy-sairaus on edennyt jo huomattavasti, kun nefroottinen oireyhtymä esiintyy.
Ennusteen tekee vastuullinen nefrologi tai yleislääkäri. Tätä tarkoitusta varten käytetään taudin edellistä kulkua ja vaihetta, jossa tauti sijaitsee. Terveystilan spontaani paraneminen on mahdollista, mutta lyhytaikaista. Elinikäinen elinikä vaikeassa muodossa on ankarasti rajoitettu. Monet potilaat kuolevat muutaman vuoden kuluessa diagnoosista. Lievemmissä muodoissa täydellinen toipuminen on mahdollista ilman pitkäaikaisia seurauksia.
ennaltaehkäisy
Siitä lähtien nefroottinen oireyhtymä on usein seurausta muista sairauksista, tulisi terveellisten elämäntapojen avulla hoitaa itsensä ja kehonsa. Munuaiset tulee aina huuhdella hyvin, minkä vuoksi veden saanti on erityisen tärkeää. Noin kaksi tai kolme litraa tulisi kuluttaa päivässä.
Mutta tarpeetonta ja liiallista lääkkeiden käyttöä tulisi myös välttää. Jos epätoireisesta oireesta epäillään jonkin verran, lääkäriin on kuultava heti, koska nopea hoito lupaa usein suurempaa menestystä. Lisäksi sairaudet, jotka voivat mahdollisesti laukaista nefroottisen oireyhtymän, olisi hoidettava varhain.
Jälkihoito
Nefroottisen oireyhtymän tapauksessa jälkihoito koostuu syiden jatkuvasta hoidosta. Tähän sisältyy munuaistartuntojen torjunta sekä diabeteksen optimaalinen hallinta ja sopimaton lääkitys lopettaminen. Jos nefroottinen oireyhtymä perustuu autoimmuunisairauteen, käytetään kortisonia.
Nesteen kertyessä vatsaan ilmeneviä oireita voidaan lievittää ottamalla useita pieniä aterioita koko päivän ajan. Diureetteja käytetään korkeaan verenpaineeseen ja ne auttavat vähentämään nesteiden kertymisen aiheuttamaa kudoksen turvotusta. Lääkäri määrää nämä lääkkeet säännöllisten seurantatutkimusten aikana ja annos säädetään potilaan yksilöllisten tarpeiden mukaan.
Koska infektiot voivat olla hengenvaarallisia, ne on hoidettava heti. Ennaltaehkäisevää pneumokokirokotusta suositellaan sairastuneille. Nefroottisen oireyhtymän ennuste riippuu sairauden syystä. Riittävä proteiinin saanti olisi varmistettava paranemisprosessin tukemiseksi. Jos keho saa liian vähän proteiinia, on olemassa vaara, että enemmän lihasmassaa menetetään.
Yleensä suositellaan 0,8 - 1 grammaa proteiinia päivässä jokaista painokiloa kohti. Tyypin 2 diabeetikoiden tulisi vähentää suolansaantia ruoallaan ja rajoittaa sen enimmäismäärä kuuteen grammaan päivässä. Suolan kulutuksen vähentämiseksi jalostettujen elintarvikkeiden saantia voidaan vähentää samalla kun jalostamattomien ruokien, kuten hedelmien ja vihannesten, kulutus kasvaa.
Voit tehdä sen itse
Nefroottinen oireyhtymä liittyy useisiin oireisiin. Ihmiset voivat lievittää joitain oireita itse tekemällä elämäntapojen muutoksia. Liikunta ja stressin välttäminen auttavat torjumaan korkeaa verenpainetta. Tupakoitsijoiden tulisi luopua tupakoinnista. Ruokavalio tulisi muuttaa välimerelliseksi ruokavalioksi, joka koostuu parhaiten raa'ista vihanneksista, pähkinöistä, pastasta, munista ja juustosta. Suola, kofeiini ja alkoholi nostavat verenpainetta, ja niitä tulisi välttää.
Jos turvotus kehittyy, se on hoidettava lääkärin ohjeiden mukaan. Vaikuttavien lasten ja nuorten tulisi käyttää erityisiä hoitotuotteita, jotta herkkä iho ei enää ärtyisi. Koska verihiutaleiden riski on lisääntynyt nefroottisessa oireyhtymässä, vanhempien tulisi olla varovaisia epätavallisten oireiden varalta ja epäillä epäilyttävästi soittaa lääkärille. On myös tärkeää käyttää kompressiohousuja ja ryhtyä verenohennustoimenpiteisiin. Lisääntynyttä infektioherkkyyttä voidaan torjua pesemällä vaatteita ja liinavaatteita kuumalla vedellä useita kertoja viikossa ja potilaan välttämällä arkielämän vaarallisia tilanteita.
Jos kuitenkin esiintyy bakteeri-infektiota, suositellaan käyntiä lääkärillä. Ruokavalion muutoksista ja muista omatoimista tulee ensin keskustella vastuussa olevan lääkärin kanssa komplikaatioiden välttämiseksi.

.jpg)
.jpg)





.jpg)

.jpg)





.jpg)