A ureeminen kutina se on krooninen kutina dialyysipotilailla. Sen muodostumisen tarkkaa mekanismia ei vielä tunneta. Parantava hoito on mahdollista vain munuaisensiirron avulla.
Mikä on ureeminen kutina?
Dialyysipotilailla krooninen kutina esiintyy hyvin usein, joka tunnetaan myös nimellä ureeminen kutina jäljempänä. Latinalainen termi on Ureeminen kutina. Uskotaan, että noin 50–90 prosentilla kaikista dialyysipotilaista on ureeminen kutina. Tämä ei ole itsenäinen sairaus, vaan oire.
Kutinaa on vaikea torjua ja se johtaa unihäiriöihin ja psykologisiin heikkouksiin. On havaittu, että prosentuaalisesti hemodialyysipotilaat ovat kutinaisempia kuin peritoneaalidialyysipotilaat. Siitä huolimatta, molemmat toimenpiteet voivat johtaa ureemiseen kutinaan. Hemodialyysi tapahtuu kehon ulkopuolella.
Veri kanavoidaan kehosta, puhdistetaan kalvojen läpi ja palautetaan sitten vartaloon. Peritoneaalidialyysi tapahtuu kehon sisällä. Vatsakalvo toimii suodatinkalvona. Tällä toimenpiteellä dialyysiliuos täytetään vatsaan, joka pysyy siellä useita tunteja ja imee virtsa-aineita verestä biologisen kalvon (vatsakalvon) kautta.
Muutaman tunnin kuluttua tämä käytetty liuos korvataan tuoreella dialyysiliuoksella. Ureemisen kutinan lisäksi lähes 100 prosenttia dialyysipotilaista kärsii myös useista ihosairauksista. Nämä ihosairaudet voivat myös johtaa kivuliaan kutinaan. Ureeminen kutina on kuitenkin erotettava muista kutinan muodoista. On havaittu, että tätä kutinaa esiintyy vain dialyysipotilailla.
syyt
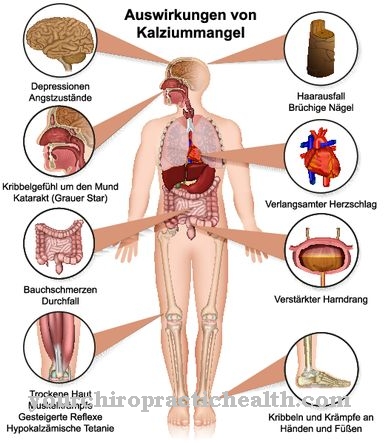
Mekanismia, jolla ureeminen kutina kehittyy, ei ole vielä täysin ymmärretty. Tätä on yritetty selittää, mutta sitä ei ole vielä varmennettu. Munuaisten vajaatoiminnan yhteydessä iho kuivuu usein. Monilla potilailla on myös anemia. Seerumin magnesium- ja alumiinitasot ovat usein kohonneet. Lisäkilpirauhashormonia voidaan myös lisätä. Kaikki nämä tekijät aiheuttavat kutinaa.
Viimeinkin kutina voi laukaista myös munuaisten vajaatoiminnan samanaikaisilla sairauksilla. Näihin sairauksiin kuuluvat diabetes mellitus, kilpirauhasen vajaatoiminta ja hepatiitti. Joissakin tapauksissa huumeiden intoleranssi voi olla vastuussa. Keskustetaan myös histamiinin lisääntyneestä vapautumisesta kutinan syynä. On tunnettua, että ihosyöttösolujen pitoisuus kasvaa munuaisten vajaatoiminnassa.
Mastosoluilla on funktio immuunijärjestelmälle vapauttamalla histamiinia. Joten histamiini ärsyttää hermopäätteitä ja aiheuttaa siten kutinaa. Lisäksi aine P lisääntyy myös kroonisessa munuaisten vajaatoiminnassa. Tämä stimuloi opioidireseptoreita, jotka voivat myös tuntua kutinaa. On kuitenkin havaittu, että tämä tuskallinen kutina kehittyy yleensä dialyysin aikana tai sen jälkeen. Sitä voi kuitenkin esiintyä myös dialyysien välillä.
Oireet, vaivat ja oireet
Ureeminen kutina ei ole itsenäinen sairaus, mutta esiintyy vain dialyysihoitoa vaativan munuaisten vajaatoiminnan vaiheiden 4 ja 5 yhteydessä. Munuaisten vajaatoiminta vaiheissa 1 - 3 on edelleen suurelta osin oireeton. Kipuvan, jatkuvan kutinan lisäksi potilaat kärsivät myös muista tyypillisistä vaiheen 4 ja 5 munuaisten vajaatoiminnan oireista.
Näihin kuuluvat kipu munuaisten alueella, ruskea virtsa, munuaiskivit tai jopa munuaisen lantion tulehdus. Lisäksi esiintyy pahoinvointia, oksentelua, heikentynyttä henkistä suorituskykyä, ruokahaluttomuutta, vedenpidättämistä, hengenahdistusta ja ennen kaikkea ihonmuutoksia. Ihomuutokset esiintyvät naarmujen, avoimien haavojen tai arvien muodossa ja ovat seurausta naarmuuntumisesta ja tuskasta kutinaa.
Diagnoosi ja sairauden kulku
Kutina voidaan diagnosoida ureemisena kutinana, jos se esiintyy dialyysihoidon aikana, sen jälkeen tai välillä. Se kestää yleensä vain muutaman minuutin ja tapahtuu säännöllisesti. "Ureeminen kutina" voidaan diagnosoida kahden viikon kuluessa, jos se esiintyy kolme kertaa. Fyysinen tutkimus osoittaa naarmuja.
komplikaatiot
Ureeminen kutina liittyy ensisijaisesti vakaviin vaivoihin sairastuneille. Mahdolliset komplikaatiot ovat samanlaisia kuin vaiheen neljä ja viisi munuaisten vajaatoiminta. Tämä voi johtaa munuaiskivien kehittymiseen tai jopa munuaisen lantion tulehdukseen. Lisäksi on vakavia maha-suolikanavan valituksia, vedenpidätyskyky ja hengenahdistus.
Edistyneessä vaiheessa kärsivät myös ihon huomattavista muutoksista, jotka johtuvat jatkuvasta naarmuuntumisesta kipuvan kutinan seurauksena. Avoimet haavat, naarmujäljet ja myöhemmin myös arvet ovat tyypillisiä. Perussairauden etenemisestä riippuen ureeminen kutina voi aiheuttaa lisää komplikaatioita tai mennä ilman oireita asianomaiselle.
Hoidolla ei yleensä ole suuria ongelmia. Ureaa sisältävät voiteet voivat kuitenkin aiheuttaa ihon ärsytystä ja pahentaa toisinaan kutinaa. Sädehoito kantaa luusairauden ja kudosrakenteiden muutosten riskin, mikä voi harvoissa tapauksissa johtaa syöpään.
Särkylääkkeet ja tulehduskipulääkkeet aiheuttavat joillakin potilailla sivuvaikutuksia ja yhteisvaikutuksia, esimerkiksi vatsakipua tai aistihäiriöitä. Allergiat sairastavilla on anafylaktisen sokin vaara.
Milloin sinun pitäisi käydä lääkärillä?
Joka tapauksessa sairaudelle on annettava lääketieteellistä hoitoa. Se on dialyysin erittäin epämiellyttävä komplikaatio, jota voidaan rajoittaa monissa tapauksissa. Siksi sairastuneen on otettava yhteys lääkäriin heti, kun taudin ensimmäiset merkit ja oireet ilmestyvät, jotta oireet eivät pahene tai muita komplikaatioita syntyy. Varhaisella diagnoosilla on positiivinen vaikutus taudin jatkoon. Lääkäriin on otettava yhteys, jos asianomaisella henkilöllä on erittäin vaikea kutina dialyysin aikana.
Hengitysvaikeudet tai voimakas ruokahaluttomuus voivat myös viitata tähän tautiin. Ne, joita sairaus kärsivät, kärsivät myös oksentamisesta tai vakavasta pahoinvoinnista. Jos nämä oireet ilmenevät pidemmän ajanjakson ajan ja eivät katoa yksin, on otettava yhteys lääkäriin. Jos sinulla on tämä sairaus, ota yhteys dialyysihoidosta vastaavaan lääkäriin. Täydellinen parannus voidaan kuitenkin saavuttaa vain munuaisensiirrolla.
Hoito ja hoito
Ureemisen kutinan parantava hoito on mahdollista vain munuaisensiirron avulla. Dialyysiä vaativaa munuaisten vajaatoiminnan paranemisvaihtoehtoja ei ole. On kuitenkin joitain oireellisia hoitomuotoja, jotka lupaavat lievittää kutinaa. Tarjolla on ajankohtaisia, fyysisiä, kirurgisia ja systeemisiä hoitoja.
Paikallisessa terapiassa käytetään ureaa sisältäviä voiteita sen varmistamiseksi, että iho pysyy kosteana. Myös lieviä saippuoita on käytettävä. Fysioterapia puolestaan on fototerapiaa UV-B-säteilyllä, ja säteilyttäminen lievittää kivuliasta kutinaa. Säteilyn toimintamekanismia ei ole vielä selvitetty.
Jos ureeminen kutina aiheuttaa yliaktiivisen lisäkilpirauhanen, lisäkilpirauhasten kirurginen poisto lupaa paranemista. Lopuksi voidaan suorittaa systeemisiä hoitoja erilaisilla lääkkeillä. Mahdollisuudet menestyä ovat kuitenkin erilaisia.
Monissa tapauksissa hoidon tulokset eivät myöskään ole tyydyttäviä. Gammalinoleenihapolla on tietty tehokkuus, koska se estää lymfosyyttien muodostumista ja lymfokiinien synteesiä. Tämä estää tulehduksellisia reaktioita.
Löydät lääkkeesi täältä
Ching Kutinaa estävät lääkkeetennaltaehkäisy
Koska ureeminen kutina on seurausta akuutista tai kroonisesta munuaisten vajaatoiminnasta, munuaistaudin ehkäisyyn on keskityttävä sen estämiseksi. Munuaisvauriot voivat johtua muun muassa korkeasta verenpaineesta tai diabetestä.
Siksi munuaisten vajaatoiminnan ja ureemisen kutinan ennaltaehkäisyyn kuuluu tiukka painonhallinta, liikalihavuuden vähentäminen, paljon liikuntaa, ruokasuolan käytön rajoittaminen, tasapainoinen ruokavalio ja tupakoinnin ja alkoholin pidättäytyminen. Ruokavalion tulisi olla vähän kaloreita ja rasvaa. Samanaikaisesti on suositeltavaa syödä runsaasti hedelmiä ja vihanneksia.
Jälkihoito
Ureemisen kutinan tapauksessa seurantatutkimuksissa ja jälkihoitoissa keskitytään yleensä kutinan oireenmukaiseen hoitoon. Seuranta voidaan rajoittaa vain kutinan lievittämiseen tai tukahduttamiseen. Itse ureemista kutinaa ei voida parantaa lääketieteellisestä näkökulmasta. Vastaavaa terapeuttisen hoidon konseptia ei ole.
Koska ureeminen kutina on vain oire munuaisten toimintahäiriöistä (esim. Munuaisten vajaatoiminta). Kutina katoaa yhtäkkiä, kun perussairaus on parantunut. Vain munuaisensiirto voi auttaa tässä. Siihen asti ureeminen kutina voidaan hoitaa tehokkaasti vain yhdistelmällä useita lääkkeitä. Seurannan tehtävänä on jatkaa kliinisesti aloitettua lääkitystä ja mukauttaa sitä sairauteen oireiden mukaisesti.
Tätä varten asianomainen henkilö on esitettävä säännöllisesti avohoidossa. Lisäksi sairastuneen on opittava seurannan aikana mukauttamaan elinolosuhteet sairauteen. Kutinaa voidaan lievittää myös lukuisilla itseapuvälineillä. On tärkeää ensin kytkeä kytkentätekijät (kutina esiin) pois käytöstä kärsivän henkilön jokapäiväisessä elämässä.
Kevyitä vaatteita (mieluiten puuvillaa) tulisi käyttää. Veden lämpötila ei saisi ylittää 35 astetta uidessa tai suihkussa. Ihon kuivumisen estämiseksi on suositeltavaa asentaa huoneisiin ilmankostuttimet. Henkilökohtaista hygieniaa ei saisi myöskään unohtaa (toisin sanoen olla liian kuuma, ei liian usein ja ei liian pitkä).
Voit tehdä sen itse
Ureeminen kutina vaatii lääketieteellistä hoitoa. Tila hoidetaan kirurgisesti tai konservatiivisesti, minkä pitäisi johtaa yksittäisten oireiden merkittävään paranemiseen. Sairaanhoitoa voidaan tukea erilaisilla itseapua koskevilla toimenpiteillä.
Ensinnäkin on tärkeää noudattaa tiukasti lääketieteellisiä ohjeita. Erityisesti systeemisen hoidon kannalta välttämätön lääkitys on suoritettava tarkalleen ohjeiden mukaisesti. Muuten voi syntyä vakavia komplikaatioita. Urheilua suositellaan myös. Hellävarainen fyysinen toiminta tukee palautumista yhtä tehokkaasti kuin lepo ja suoja. Harjoitteluohjelma on parasta laatia fysioterapeutin kanssa.
Ruokavalio, jonka on oltava erityisen lempeää pitkälle edenneen munuaistaudin tapauksessa, vaatii myös asiantuntijan yksityiskohtaisen analyysin. Potilaiden on juoda paljon ja syödä vähärasvaista ja vähäsokerista ruokavaliota, jotta munuaiset eivät rasita ylimääräistä rasitusta. Potilaan tulee pitää valituspäiväkirjaa ja huomata epätavalliset oireet. Lisäksi määrättyjen antihistamiinien mahdolliset sivuvaikutukset on kirjattava ja ilmoitettava lääkärille.
Mainituista itseapua koskevista toimenpiteistä on keskusteltava lääkärin kanssa. Lääkäri voi nimetä lisätoimenpiteitä palautumisprosessin tukemiseksi.

.jpg)



.jpg)






.jpg)

.jpg)